CUIDADOS EN ACV
¿CÓMO PREVENIR PROBLEMAS ARTICULARES Y MEJORAR LA MOVILIDAD?
EL PROBLEMA MOTOR: PARÁLISIS, ESPASTICIDAD Y SUS CONSECUENCIAS
Una de las consecuencias más frecuentes y “evidentes” de un ACV es la parálisis en la mitad de cuerpo o hemiplejia. Se pueden afectar el brazo y la pierna en grado variable o sólo uno de ellos. También pueden afectarse los músculos de la cara, especialmente los de la boca.
Habitualmente, al principio, las extremidades afectas están flácidas. La parálisis puede ser total o bien parcial, si persiste algún movimiento voluntario. Con el tiempo, según se produce la recuperación neurológica, suele aparecer capacidad para algunos movimientos voluntarios en una o ambas extremidades y el proceso avanza hasta su estabilización.
Además, la lesión neurológica provoca la mayoría de las veces la aparición de movimientos anormales y un aumento del tono muscular, en forma rigidez, que impide la movilización normal y llamamos espasticidad.
La parálisis, la espasticidad y la inmovilidad contribuyen al desarrollo de:
- Dolor y rigidez en las articulaciones del lado paralizado
- Posturas anormales en las extremidades
- Escaras o úlceras por presión
- Problemas venosos
La mejor manera de evitar estas complicaciones es prevenirlas cuidando las posturas, movilizando al paciente de forma correcta y vigilando su aparición.
CAMBIOS DE POSTURALES
En general, se procurará que el lado afectado del paciente, guarde simetría con el sano, y que las articulaciones estén lo más alineadas posible. Todas las posturas tienen que ser cómodas, lo más parecidas a la normalidad. Para ello, nos ayudaremos de cojines, almohadas, toallas, etc. Es necesario cambiar de postura con frecuencia, o cuando el paciente se canse.
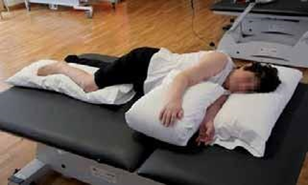
PACIENTE BOCA ARRIBA
- Se colocarán dos almohadas, poniendo encima la almohada donde vaya a estar el brazo afectado.
- La cabeza se colocará sobre el cruce de las almohadas, de forma cómoda, evitando que caiga exageradamente hacia la izquierda o hacia la derecha.
- Los hombros se colocarán cada uno encima de su almohada correspondiente, intentando que estén a la misma altura.
- Se colocará el brazo afectado extendido, separado del cuerpo, y la palma de la mano apoyada de forma cómoda.
- La pierna afectada tiende a flexionarse y caer hacia fuera. Para evitarlo se colocará una almohada desde la cadera hasta la rodilla, dejándola bien alineada y con la rodilla estirada.
- Se prefiriere las posturas de extensión de las extremidades. Sin embargo, cuando el paciente tenga la cadera afectada simétrica respecto de la otra, se puede colocar una almohada debajo de las 2 rodillas, de forma que tenga una flexión muy ligera de caderas y rodillas, siempre que esta postura se mantenga sólo cortos periodos de tiempo.
- Hay que evitar la ropa de la cama presione sobre los pies.
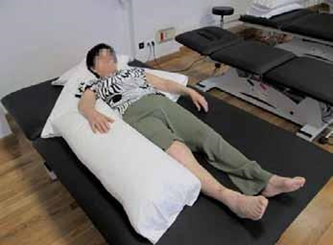
PACIENTE ACOSTADO SOBRE EL LADO SANO
- Colocar al paciente de costado sobre el lado sano, con una almohada debajo de su cabeza, lo suficientemente alta como para que el peso de ella no caiga sobre el hombro.
- La pierna sana la pondremos estirada.
- La pierna afectada se colocará llevando la cadera hacia delante, poniendo la rodilla en flexión, apoyada sobre una almohada, cuidando que el pie quede apoyado.
- El brazo sano estará separado del cuerpo en un ángulo de unos 90º aproximadamente. Encima de él, se colocará una almohada y sobre ella el brazo afectado, igualmente separado del cuerpo, el codo extendido y la mano abierta.
- Opcionalmente, puede también utilizarse una almohada detrás de la espalda.
SENTADO
- La silla debe ser cómoda para el paciente, con apoyabrazos y el respaldo recto.
- El paciente debe estar sentado en una postura correcta, con la cabeza y el tronco recto, las caderas, rodillas y tobillos en ángulo recto.
- Se colocarán las plantas de los pies, bien apoyadas sobre el suelo.
- Si la cadera se resbala hacia fuera, se debe mantener alineada, mediante almohadas, toallas, etc.
- El brazo afectado, apoyado y separado del cuerpo, con ayuda igualmente de almohadas o cojines, y si fuera necesario, con una tabla sobre los brazos de la silla para que sirva de mesa.
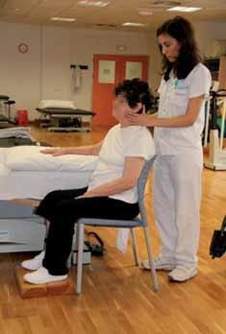

TRANSFERENCIAS: LLAMAMOS ASÍ A LOS CAMBIOS ENTRE LAS POSTURA DE ACOSTADO A SEDESTACIÓN Y DE PIE O VICEVERSA.
PRINCIPIOS BÁSICOS PARA LA MOVILIZACIÓN
La movilización y transferencia no deberían ser una actividad agotadora, ni una fuente de riesgos y lesiones para el cuidador ni el paciente.
- Adaptar el medio: Si en el entorno de trabajo se realizan los cambios necesarios que hagan posible determinados desplazamientos, transferencias y movilizaciones se estará mejorando la situación global del paciente, ya que podrá desplazarse y desenvolverse con autonomía. Del mismo modo, se mejora la situación del fisioterapeuta que podrá manejar al paciente y realizar los distintos cuidados y movilizaciones empleando el mínimo esfuerzo posible, reduciendo así la probabilidad de lesionarse o dañar al paciente.
- Colaboración del paciente: Si el grado de dependencia lo permite hay que hacer que el paciente participe activamente, permitiéndole explotar las capacidades de movimiento que aún posea.
- Orientar al paciente: Una de las complicaciones asociadas a la inmovilidad es la desorientación, los motivos son muy variados y una parte de ellos podemos evitarlos mediante tres medidas: Comenzar cualquier manejo del paciente pidiéndole que mire o girándole la cabeza, en la dirección en la que se le va girar o desplazar. El motivo es muy sencillo, siempre que nos movemos la cabeza nos indica la dirección en la que lo hacemos, acompañando al resto del cuerpo y guiándole cuando se cambia el sentido, la dirección, o el plano en el que tiene lugar el movimiento. Emplear términos concretos y comunes a ambas personas, y no usar palabras que pueden resultar abstractas como derecha, izquierda si la lateralidad no está bien definida…que pueden resultar más difíciles de entender. Las referencias concretas más adecuadas son aquellas que se encuentran en la habitación, por ejemplo: gire hacia la puerta, mire a la ventana, etc. Movilizar al paciente de forma que se desplace sobre una superficie de apoyo, ya que estos movimientos aportarán al paciente información sensorial y por tanto le ayudarán en la orientación espacial.
- Hablar poco. La información principal debe ser táctil. La información hablada que se le dé al paciente tiene que ser escueta, breve, y sobre todo, paralela y simultánea a la ejecución del movimiento.
- Moverse simultáneamente y en dirección al desplazamiento: El cuidador tiene que moverse armónicamente junto al paciente, de esta manera se transmitirán la información y sensación de movimiento mutuamente y por otra parte aprovechará la energía cinética y así aplicará menos fuerza.
- Postura del cuidador: Mantener la espalda recta para que las cargas que actúan sobre ella lo hagan de manera vertical y así evitar contracturas musculares o cualquier otro trastorno de la columna vertebral.
Movilización y Transferencias de Pacientes
- Situarse en el lado hacia donde se va a mover al paciente.
- Los pies deben estar separados y uno ligeramente más adelantado para proporcionar una buena base de apoyo que aumente la estabilidad.
- Las rodillas ligeramente flexionadas, y se aumentará la flexión o extensión según se necesite ganar o perder altura.
- Movilizar imitando el movimiento del cuerpo humano: Primero observar cómo se mueve nuestro cuerpo y después intentar imitar esos movimientos con el paciente, siguiendo los principios básicos expuestos anteriormente
- No mover todo el cuerpo a la vez: En ningún caso hay que desplazar todo el cuerpo del paciente, sino que debe hacerse por partes, moviendo las distintas regiones corporales más pesadas de una en una y poniéndolas en dirección al movimiento, del mismo modo no debemos desplazar toda la distancia en un único movimiento, sino avanzar poco a poco, en pequeños pasos en la dirección adecuada, de esta forma se moviliza empleando el mínimo esfuerzo posible.
- No levantar pesos: Levantar es el método que más esfuerzo requiere y el que mayor riesgo de lesión supone tanto para el fisioterapeuta como para el paciente, debido a esto hay que evitar cargar con pesos levantando el cuerpo del paciente.
- No hacer daño al paciente: La movilización y transferencia no deben ser bajo ningún concepto un proceso traumático o doloroso para el paciente. Existen determinadas zonas del cuerpo que son especialmente sensibles al dolor y que, por tanto, hay que evitar movilizar desde ellas en ningún caso, como por ejemplo: el cuello, cintura, caderas y hombros, ya que estas zonas son las que permiten la movilidad corporal. Es recomendable movilizar desde cabeza, tronco, brazos, piernas y pelvis, ya que son zonas más resistentes y menos sensibles al dolor.
- Mantener el cuerpo del paciente bien alineado: Si el cuerpo del paciente está bien organizado se desplazará vertical hacia la superficie de apoyo, siendo el esqueleto el que soporte el peso, y como los huesos están preparados para esta función el resto del organismo no tendrá que someterse a ningún sobresfuerzo.
GUÍA PARA REALIZAR TRANSFERENCIAS
PASO DE BOCA ARRIBA A SENTADO
- El paciente se colocará boca arriba con las rodillas flexionadas, los brazos extendidos y las manos entrelazadas.
- Ayudaremos al paciente a colocarse de lado, con una mano sobre el hombro y la otra sobre las rodillas.
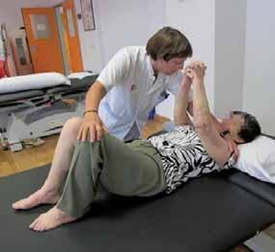
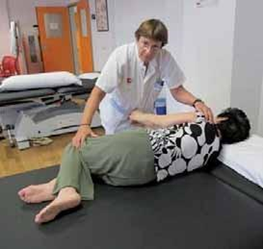
- Al tiempo que se bajan las rodillas, ayudaremos a incorporarse hasta la posición de sentado.
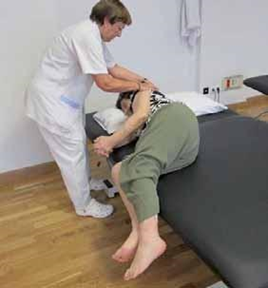
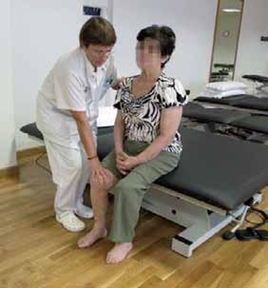
CÓMO LEVANTAR AL PACIENTE
- Nos colocaremos frente al paciente sujetando su rodilla afectada con las nuestras.
- Pasamos nuestros brazos por debajo de las axilas, lo abrazaremos y, haciendo palanca hacia atrás con nuestro cuerpo, lo pondremos de pie.
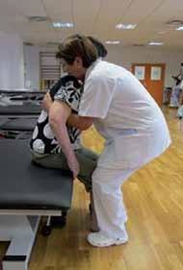
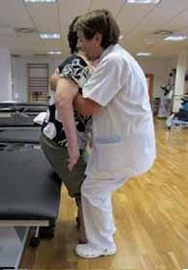
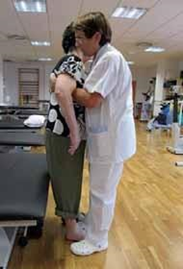
- Si el paciente no tiene ninguna actividad y no puede colaborar, una vez puesto de pie, pondremos una mano sobre la cadera afecta, y sujetaremos su rodilla con las nuestras.
TRANSFERENCIA DESDE LA SILLA A LA CAMA
- Colocaremos la silla bien pegada a la cama.
- Nos colocaremos delante abrazando al paciente por debajo de las axilas y las manos en las escápulas, inclinado su tronco ligeramente hacia nosotros.

- Fijamos la rodilla afecta con las nuestras y desde esta posición ayudamos a incorporar al paciente hasta ponerse de pie.
- Una vez en esta posición, y manteniendo la rodilla bien sujeta, giraremos ambos sin despegar los pies del suelo y desde aquí le ayudaremos a sentarse.
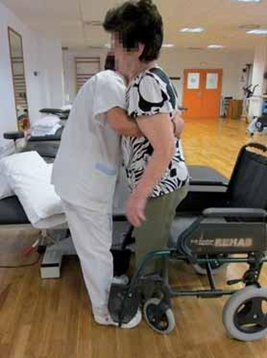
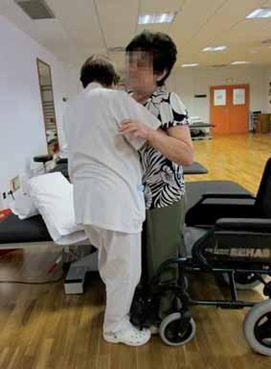
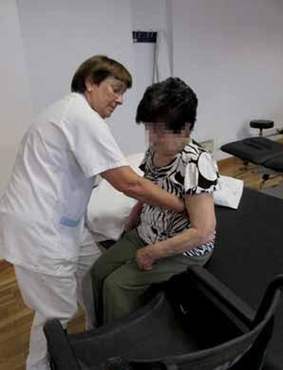
CÓMO PASAR DE SENTADO A DE PIE
Se colocará sentado, con las manos entrelazadas y los pies ligeramente hacia atrás, coincidiendo la posición de las rodillas con las puntas de los pies.
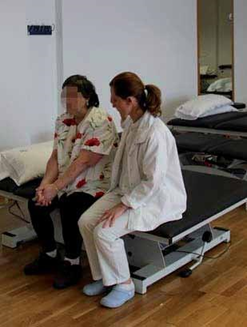

En esta posición, llevará el tronco y la cabeza hacia delante. Con las manos entrelazadas y codos extendidos se desplaza el peso del cuerpo hacia delante cargando sobre los muslos, para impulsarse desde esta posición, y así ponerse de pie.
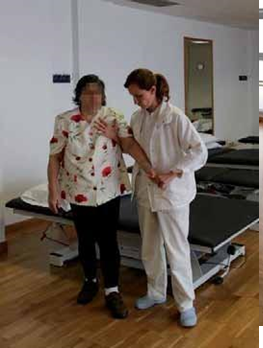
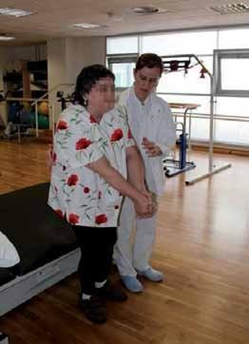
UNA VEZ QUE EL PACIENTE COMIENZA A CAMINAR
Una vez que el paciente es capaz de mantenerse de pie de forma estable el Kinesiólogo empezará a reeducar la marcha. Es importante no precipitarse con el inicio y seguir siempre sus indicaciones. Así evitaremos el riesgo de lesiones y la adquisición de un patrón de marcha incorrecto.
La necesidad de un apoyo, como un bastón, también debe ser aconsejada por un profesional de rehabilitación y dependerá del déficit de cada paciente.
En general, cuando el paciente ya camina suele aconsejarse que el acompañante se coloque al lado afecto y no le sujete por el brazo, sino por el tronco. La manera de ayudar a caminar a cada paciente es diferente según su déficit motor, sensitivo o perceptivo y su kinesiólogo es el que mejor se lo puede indicar.
¿QUÉ ES LA DISFAGIA?
Significa dificultad para comer o beber. La disfagia es un problema de gran trascendencia en cuanto a la calidad de vida de los pacientes y en cuanto a la repercusión que pueda tener en su salud. Resulta muy importante saber detectarla.
RECOMENDACIONES ANTES DE COMER:
- Es preferible que sea el propio paciente el que se alimente (que coja la cuchara), aunque tenga que usar la mano no dominante.
- Si es necesario que usted le dé de comer, siéntese de frente a él en una silla más baja para que pueda verlo.
- Compruebe que el paciente esté completamente despierto.
- Sus dificultades para tragar a menudo empeoran cuanto más cansados están, es preferible hacer una parada y luego continuar.
- Debemos proporcionar un ambiente tranquilo relajado y sin distracciones, evitar la televisión y las visitas durante las comidas.
- Si la persona necesita gafas, audífono o dentadura postiza, compruebe que lo lleve puesto. La prótesis dental debe estar bien colocada y adaptada, si no fuera así es más aconsejable que coma sin ella.
- Debemos realizar la higiene oral para estimular la secreción de saliva y el sabor.
- Dejar que el paciente vea, huela, y saboree los alimentos para aumentar su apetito y la producción de saliva.
- En los pacientes que tengan dificultad para producir saliva es útil proporcionar sabores ácidos, como el limón.
- NO se deben utilizar pajitas, ni jeringas de alimentación.
- Utilizar una cuchara pequeña (de postre).
CONSEJOS DIETÉTICOS PARA EL PACIENTE CON DISFAGIA TRAS UN ACV
Mientras se encuentre hospitalizado, el personal de enfermería le indicará la dieta más adecuada.
Una vez sea dado de alta, el médico rehabilitador le dará las pautas. Como norma general la deglución es más segura utilizando líquidos espesos y alimentos semisólidos de textura homogénea.
Debe evitar los siguientes tipos de alimentos:
- Alimentos o bebidas muy calientes.
- Líquidos poco densos.
- Alimentos que cambian de consistencia en la boca, como el helado y la gelatinas industriales que al juntarse con la saliva se convierten en líquido.
- Alimentos que contengan texturas mixtas, sopas con tropiezos, yogures con trozos, fruta o verdura con semillas.
- Alimentos secos que se dispersan en la boca al morderlos, como pan, patatas fritas, galletas, etc.
- Alimentos duros como los frutos secos.
- Pescados que puedan tener espinas, carnes con huesos o tendones.
- Alimentos pastosos que se pegan en la boca como el pan de molde, leche condensada, y plátano.
- Caramelos, que producen mucha saliva en la boca.
- Alimentos que al morderlos desprendan líquidos, como la sandía, melón, ciruelas, gajos de naranja etc.
POSICIÓN PARA COMER
- Sentar al paciente con la espalda recta.
- La cabeza debe estar ligeramente inclinada hacia delante en el momento de tragar.
- Si no puede levantarse de la cama para comer, elevar el cabecero y ayudarnos de almohadas para que esté lo más incorporado posible.
- Evitar siempre que la cabeza vaya hacia atrás.
TÉCNICAS DE ALIMENTACIÓN
- Si el paciente puede comer solo debe hacerlo siempre bajo la supervisión de la familia o cuidador.
- Si le vamos a dar de comer, la persona que va a hacerlo debe de estar de frente colocada a la altura de sus ojos o justo por debajo de ellos.
- Para alimentar al paciente utilizamos una cuchara de postre. Se la acercamos a la boca desde abajo con una pequeña cantidad de comida. Colocar la cuchara en medio de la boca del paciente, presionando un poco la lengua hacia abajo.
- En caso de que tenga paralizado un lado del cuerpo, colocar el alimento en la parte no afectada.
- Acercar la cuchara a los labios para que abra la boca pero no tocar los dientes, para evitar que el paciente muerda la cuchara.
- Pedirle que incline la cabeza hacia abajo en los momentos de tragar, debe hacerlo con la barbilla inclinada hacia el pecho.
- Evitar que la persona hable mientras come.
- Comprobar siempre que ha tragado la cucharada antes de darle otra. Dar el tiempo necesario.
- Si la fatiga es un problema se pueden hacer 6 pequeñas comidas al día.
RECOMENDACIONES PARA DESPUÉS DE COMER
- Cuando el paciente haya acabado, debe permanecer sentado de 30 a 60 minutos.
- Asegúrese de que no han quedado restos de comida en la boca, si fuese así habría que retirarlos.
- Es muy importante mantener una buena higiene de la boca del paciente, ya que una mala higiene favorece el crecimiento de bacterias en la boca que si se aspiran podrían producir una infección en los pulmones.
CÓMO FAVORECER LA COMUNICACIÓN.
PROBLEMAS DE COMUNICACIÓN
- Disartria: Se trata únicamente de un problema en el habla o la articulación de la palabra (como si se les trabara la lengua), pero la estructura del lenguaje está intacta y el paciente puede leer y escribir.
- Mutismo o imposibilidad para emitir ningún sonido.
- Afasia: Es alteración del lenguaje oral y escrito, bien en la comprensión, en la emisión de la palabra o en ambas. Se produce frecuentemente cuando se lesionan determinadas las áreas del lado dominante del cerebro (el izquierdo en la mayoría de las personas). Por eso se asocia con frecuencia a las hemiplejias derechas, aunque puede aparecer sin parálisis. La mayoría de los afásicos tiene también problemas para leer y escribir.
COMPRENDER LA AFASIA
La afasia es un trastorno del lenguaje oral y escrito pero, con frecuencia, se suelen asociar otras alteraciones intelectuales (como la atención, orientación, razonamiento, memoria y cálculo), de comportamiento y emocionales. Cada afásico es distinto según el tipo y gravedad de la lesión, la personalidad previa, la edad, la profesión…
Sin embargo, la persona afásica es muchas veces consciente de su situación y reconoce dónde se encuentra, a los familiares y al personal sanitario, aunque no pueda pronunciar su nombre, o lo haga incorrectamente, y no pueda responder a las órdenes que le damos. Las personas con afasia tienen pensamientos, ideas, sentimientos, opiniones. Pero tienen dificultad en:
- Expresar sus ideas y pensamientos.
- Saben quieren decir pero no les sale, o les sale otra palabra.
- La falta de comprensión varía, desde no entender las palabras a no entender un texto o un discurso.
Además, aunque los pacientes con afasia no puedan comprender las palabras entienden con frecuencia los gestos, la entonación, así como la expresión de las caras y la mirada.
La situación del afásico podría compararse a la de una persona en un país extranjero utilizando una lengua que apenas conoce. Es posible que sólo entienda una palabra de una frase o alguna frase aislada, especialmente si va acompañada de gestos o señales con las manos. Además, no puede expresar correctamente lo que quiere decir, le cuesta elegir las palabras y construir correctamente frases.
MEJORAR LA COMUNICACIÓN CON EL PACIENTE AFÁSICO.
Es muy importante no romper la comunicación, intentar evitar la sensación de aislamiento e impotencia que le produce al paciente el no poder hablar como lo hacía antes del Ictus.
Cómo hablar a un paciente afásico con problemas de comprensión:
- Evite ambientes ruidosos, la televisión o la radio puesta o bien demasiadas personas en la habitación.
- Colóquese frente a él o en el lado sano, mírele y capte su atención. Espere a que le haga caso y le mire. No le interrumpa.
- Vaya “al grano”. No utilice frases largas y complicadas. Estos mensajes sencillos son mucho más fáciles de comprender para el paciente.
- No es necesario hablar alto. Aumentar el volumen de la voz es casi automático cuando hablamos a alguien que no parece comprender, pero no debemos confundir una dificultad de comprensión con un problema de audición.
- No utilice una “voz especial”, como si tratara a un niño pequeño.
- Apoye la comunicación verbal con gestos o señalando.
- Divida el mensaje en fragmentos o frases sencillas y haga pausas entre frase y frase para darle tiempo a comprenderlas.
Por ejemplo: es mejor decir:
“Luego vamos de paseo”.
Pausa.
“Hasta la tienda”.
Pausa manteniendo la mirada.
“Quiero ver ropa”.
Pausa manteniendo la mirada. “Volvemos en autobús”.
Qué decir:
“Después de ver la película de la tarde nos vamos de paseo, tengo ganas de ir hasta la tienda de la plaza, quiero ver ropa. Luego si estamos cansados cogemos un autobús ¿Eh?
- Hágale preguntas cerradas, que pueda contestar de forma afirmativa o negativa.
Por ejemplo; “¿Te gusta?, “¿Quieres más?”, “¿Quema?”.
- Tenga en cuenta que puede ocurrir que el afásico cambie de forma involuntaria una palabra por otra. Por ejemplo nos pida “la cama” señalando “la botella”.
Así mismo ocurre con el “sí” por el “no”, confirme que es lo que realmente quiere indicarnos atendiendo al gesto y su expresión.
- Confirme que le ha entendido con preguntas explícitas:
“¿Me entiendes?” “¿Verdad?”
- Esté atento a las señales de reconocimiento y atención del paciente. Por ejemplo: “Si”, “No”, “vale”, le mira...
COMO ENTENDER MEJOR AL PACIENTE AFÁSICO CON PROBLEMAS DE EXPRESIÓN
- Fíjese en los gestos. Algunas personas con afasia utilizan gestos para reforzar el lenguaje, sustituir una palabra, indicar que quieren hablar o que no han terminado de hablar, mostrar sus emociones.
- No le interrumpa. Solo cuando quiera solicitar aclaraciones sobre lo que dice, o cuando no ha comprendido.
- Las interrupciones han de ser durante los silencios.
- Si es posible avise con gestos que no ha entendido; para que el pare y aclarar el mensaje.
- Utilice siempre el mismo gesto para indicar que quieres interrumpir.
- Después de la interrupción, deje que termine su turno.
- Respete sus silencios Para darle tiempo si va a hablar y pensar lo que va a decir. Cada persona necesita un tiempo de silencio según su problema: 3 , 5 o 10 segundos.
¡PACIENCIA!.
CONDUCTAS CORRECTAS AL RELACIONARNOS CON PACIENTES AFÁSICOS
- Tener en cuenta que el paciente puede aprender y comunicarse aunque no pueda hablar. Puede señalar, realizar gestos y debemos animarle a ello.
- Estimular al paciente e indicar el progreso a menudo (sonreír, asentir, elogiar, acariciar...).
- Ser pacientes, ya que suelen ser enfermos dubitativos, ansiosos, cautos, desorganizados, hipersensibles…
- Dividir las tareas en etapas simples. Estimular su independencia en la vida cotidiana aunque le resulte más difícil y requiera más tiempo (vestirse, asearse, comer...).
- Darle tiempo para hablar, no transmitir prisa o tensión.
- Dejarle que se exprese como pueda, aunque no pronuncie correctamente, y esforzarse por entenderle.
- Decirle el primer sonido de la palabra puede facilitar su evocación para pronunciarla.
- Animarle a que descanse cuando aparezcan síntomas de cansancio ya que se fatigan fácilmente.
- Ser flexibles ante sus dificultades (babeo, objetos que se le caen, ropa manchada...) No avergonzarle.
- Cuando no nos entienden acompañar el habla con gestos, señalando…
- Hablarle de forma que nos vea la cara, acompañando gestos (colocarse de frente o formando ángulo recto con el lado afectado).
- Hablarle lentamente, entonando y vocalizando con frases cortas y familiares, pero no infantiles ya que es un adulto.
- Hacer conversación en tiempos reducidos, mejor que grandes charlas.
- Usar expresiones y palabras familiares al paciente.
- Hacer preguntas con pocas acciones de respuesta (si/no).
- Cambiar lo menos posible la vida familiar, y mantener rutinas. Ambiente estable y estructurado, con objetos siempre en el mismo lugar.
- Darle oportunidad de mantener conversación o escuchar lo que le interesa.
- Ofrecer las ayudas que necesita para ver, oír y articular bien (gafas, audífonos, dentadura postiza...).
- Intentar mantener las amistades, a las que se les explicará la situación.
- Desviar su atención cuando ría o llore sin una razón clara.
- Mantenerle el mayor tiempo posible ocupado mientras no se canse, para que piense menos y se sienta útil.

CONDUCTAS INCORRECTAS AL RELACIONARNOS CON PACIENTES AFÁSICOS
- No sobrevalore su comprensión ya que se le puede sobrecargar y muchas veces la falta de colaboración es falta de comprensión.
- No hable del paciente como si no estuviera presente.
- No grite ni le hable con voz especial.
- No elogie fallos o progresos imaginarios.
- No actúe como si le hubiera entendido.
- No se ría de expresiones erróneas o sin significado.
- No le corrija constantemente. Si se equivoca repetidamente cambie de actividad.
- No le trate de forma autoritaria o infantil.
- No le apure al realizar tareas. Necesitan tiempo.
- No le cambie rápidamente de tema (se despistan).
- No le compare con otros pacientes. Cada uno es diferente. Influye el tipo de lesión, el carácter, la edad...
- No le hablen varias personas a la vez ni en ambiente ruidoso.
- No anticipe sus frases ni hable en su lugar, ya que puede desanimarse.
- No le marque objetivos que superen sus capacidades reales.
- No le agote con ejercicios de comunicación muy largos o difíciles.
- No confunda el problema de lenguaje con una demencia.
ACTIVIDADES PARA REALIZAR CON PACIENTES AFÁSICOS
Los ejercicios para realizar con el paciente son ilimitados, y hay que adaptarlos a cada paciente. Se pueden introducir en las actividades de la vida diaria. También es beneficioso dedicar todos los días un tiempo para realizar tareas de comprensión y expresión concretas.
Algunas actividades aconsejables, en función del grado de afectación, son:
- Estimularle leyéndole el periódico en voz alta (en función de su capacidad de comprensión), hablándole, poniéndole música que oía antes, pasear, ver la televisión…
- Realizar actividades manuales: puzles, pintar, escribir...
- Realizar juegos de mesa que impliquen atención, memoria, cálculo, seriación… (tres en raya, parchís, dominó, dados, cartas…).
- Repetir series automáticas: números, alfabeto, días de la semana, meses, notas musicales, plegarias, poesías, canciones, refranes, tablas de multiplicar...
- Hacer ejercicios con los órganos articulatorios labios, lengua, mandíbula...(abrir/cerrar boca, fruncir labios/sonreír, mover la lengua, soplar, tirar besos, silbar...).
- Ayudarle a pronunciar las cinco vocales (aaa, ooo...).
- Acompañar las frases de gestos simples.
- Darle álbumes de fotos para que señale o nombre a los familiares y amigos.
- Señalar y nombrar, en sí mismo y en los demás, las principales partes del cuerpo.
- Utilizando objetos de la casa (baño, cocina, sala...), pedirle que los señale, intente nombrarlos, repita el nombre, lo copie, asocie con otros objetos, acciones…
- Hacer lo mismo que el punto anterior con otros nombres (objetos de la calle, ropa, animales, frutas, vehículos,…), acciones (realizadas por sí mismo, por otras personas, vehículos, animales...) y adjetivos (colores, tamaños, formas, cualidades...). Para trabajar este vocabulario se pueden utilizar los objetos reales, dibujos, fotos de revistas, de propaganda, libros...
- Imitar acciones con mímica.
- Utilizar a diario el reloj y el calendario.
- Empezar a trabajar ayudando en el hogar en tareas sencillas y asignarle funciones dentro de sus posibilidades.
- Manejar el dinero para poder hacer compras simples.
- Copiar y leer, si es posible, números, letras, palabras, frases, periódicos, revistas...
- Poner una etiqueta con el nombre en objetos cotidianos para que los diga en voz alta.
- Incorporarse poco a poco a una vida normal, realizar actividades de ocio anteriores.
- Seguir haciéndole partícipe de las decisiones familiares.
PROBLEMAS DE LA PERCEPCIÓN DEL ESPACIO
Consejos para familiares y cuidadores:
Los hemipléjicos izquierdos tienen con frecuencia dificultad en comprender las indicaciones visuales del ambiente. Si tienen problemas para juzgar la vertical, a menudo ayuda tener claramente marcados los puntos de referencia, como los marcos de las puertas, o usar un espejo vertical de longitud completa. Una habitación bien iluminada ayuda. Es útil simplificar el ambiente. Una habitación agobiada y mal iluminada empapelada con un papel demasiado recargado puede distraer mucho y estorbar la realización de una tarea. También pueden añadir confusión gente u objetos moviéndose rápidamente alrededor.
Cuando esté con personas que tienen déficits de percepción espacial:
- No sobreestime sus capacidades. Los defectos de percepción espacial fácilmente pasan desapercibidos.
- Use indicaciones verbales en lugar de demostraciones. Si tiene problemas para enseñar a un hemipléjico izquierdo una tarea no use gestos. Háblele sobre la tarea. A veces es útil que la persona se hable a sí misma sobre la tarea.
- Divida la tarea en etapas pequeñas y de ánimos de forma frecuente.
- Observe lo que él puede hacer de forma "segura" en lugar de fiarse de lo que le diga al respecto.
- Evite agobios y distracciones en el espacio alrededor de él.
- Evite movimientos rápidos cerca de él.
- Señalice puntos de referencia visuales.
DEFECTOS DEL CAMPO VISUAL, NEGLIGENCIA E INATENCIÓN SENSORIAL HACIA UN LADO
A veces el problema de la negligencia afecta a todos los sentidos de un lado. Por ejemplo, algunos no reconocen su propio brazo y pierna como propios. Al mirar su propio brazo y pierna cuando están en la cama puede que incluso se enfaden porque creen que hay alguien más en la misma cama. Algunas veces las personas con negligencia nos ignoran cuando hablamos, si lo hacemos acercándonos por el lado paralizado. Si entonces nos acercamos al lado no paralizado, puede que el paciente se comporte como si acabásemos de llegar en ese momento. Incluso aunque el paciente no le ignore totalmente cuando le habla desde el lado afecto, puede que la comunicación mejore notablemente si se desplaza hacia el lado sano.
El estímulo es importante. Dé al paciente con negligencia cuanta información pueda sobre las extremidades y el entorno del lado negligente. A veces puede dirigir su atención al brazo o la pierna colocando un pequeño cascabel o una cinta brillante en ellos, como "recordatorio". Dirija su atención a los objetos importantes o puntos de interés de forma informativa y tranquila. Regañarle: "¿Por qué no vuelves la cabeza para ver esto?" probablemente será mucho menos efectivo que decir amablemente "Mira hacia aquí y verás...".
CONSEJOS PARA FAMILIARES Y CUIDADORES:
Cuando trate con un problema de negligencia:
- Mantenga el lado "normal" de la persona hacia el lado de la acción, a menos que esté trabajando con el lado negligente.
- Evite "confinar" al paciente en una posición innecesariamente aislante del entorno.
- Evite regañarle pero dele, de forma frecuente, pistas para ayudar a orientarse.
- Recuerde al paciente que preste atención a su lado negligente.
- Modifique el entorno del paciente para mejorar su actividad.
DÉFICIT DE SENSIBILIDAD EN EL LADO AFECTO
Con frecuencia la persona que ha sufrido un ictus puede tener hormigueo, sensaciones desagradables o falta de sensibilidad en el lado del cuerpo afectado.
Es importante conocer este problema para prevenir heridas o quemaduras que se producen sin que el paciente se dé cuenta. Debe evitarse aplicar calor local o colocar al paciente demasiado cerca del radiador o de fuentes de calor. También debe vigilarse la piel cuando se usen dispositivos ortopédicos y usar calcetines para evitar el roce con el
PREVENCIÓN DE LAS CAÍDAS EN EL PACIENTE CON DÉFICITS PERCEPTIVOS Y SENSITIVOS
Los pacientes con déficits en la percepción espacial, negligencia y déficit de sensibilidad tienen mayor peligro de caídas. Las caídas son más frecuentes en condiciones ambientales desfavorables: poca iluminación, demasiado tráfico, estímulos externos y distracciones.
En estos casos los bastones no evitan las caídas.
Consejo para familiares y cuidadores para evitar las caídas:
- Antes y durante la realización de una tarea recuerde al paciente de forma frecuente que preste atención a las extremidades y al espacio afectado.
- Elimine obstáculos del entorno (por ejemplo alfombras, paragüeros, percheros en zonas de paso) con los que el paciente pueda tropezar.
- Mantenga una buena iluminación e impida que el paciente se levante al W.C. por la noche con escasa iluminación.
- Cuando se desplace con ayuda, el cuidador debe colocarse siempre en el lado afecto para evitar que tropiece.
- Evite las distracciones cuando está caminando o en pie.
PROBLEMAS DE ORIENTACIÓN, MEMORIA Y AUTOCONTROL
Las personas que han sufrido un ACV presentan con frecuencia problemas de la esfera intelectual, como la orientación, atención, memoria, autocontrol, capacidad para resolver problemas, etc. Es importante detectarlas y comprenderlas ya que puede producir discapacidad y problemas.
AUTOCONTROL
El autocontrol es la capacidad de las personas para dirigir y controlar su propio comportamiento. Es decir hacer lo "correcto" en el momento "adecuado". A veces se denomina también "juicio".
Consejos para la familia y cuidadores:
- El propósito es ayudar a la persona a reconocer su comportamiento inadecuado y aprender una manera mejor de comportarse.
- Regañar o enfadarse y los comentarios punitivos sólo empeoran las cosas.
- No exagere su adiestramiento; una vez en cada ocasión probablemente es suficiente.
- Dé ánimos pronto. Si espera unos pocos minutos, la información pierde su impacto.
- Cuando el paciente lo haga "bien", elogie o haga comentarios positivos inmediatamente.
MEMORIA
Casi todas las lesiones cerebrales, aunque sean leves, causan problemas de memoria. Incluso las personas sanas, cuando envejecen, desarrollan problemas de memoria. La memoria tiene muchos componentes diferentes. Uno importante es la memoria de fijación.
CÓMO AYUDAR AL PACIENTE CON PROBLEMAS DE MEMORIA:
Aunque no puede "curar" a alguien con problemas de memoria, sí puede marcar etapas o fases para ayudar a mejorar su forma de actuar. Suponga que una señora es incapaz de aprender una nueva tarea, como las trasferencias desde la silla de ruedas a la cama. Podría hacerlo mejor simplemente si las etapas de esta tarea (la transferencia) estuvieran escritas en una hoja de papel sujeta a la silla de ruedas. Si tuviera problemas de lenguaje, podría usar dibujos indicativos de cada etapa. Luego podría ser entrenada a consultar las instrucciones para recordar las etapas de una transferencia segura. Esto también le puede ayudar si tuviera un problema de generalización, porque cuando ella se encuentre en un ambiente que no le resulta familiar, tiene un "recordatorio".
CONSEJOS PARA LA FAMILIA Y CUIDADORES:
Cuando el paciente sufre déficits de memoria puede mejorar la capacidad de esa persona para la actividad si:
- Establece si es posible una rutina fija.
- Da mensajes cortos para acomodarse a la memoria de fijación.
- Presenta la información nueva en etapas o fases. Sólo una etapa cada vez.
- Permite que la persona finalice una etapa antes de continuar con la siguiente.
- Indica el progreso frecuentemente. De otra manera puede que el paciente olvide los "éxitos".
- Entrena en lugares que se parezcan en lo posible al ambiente donde esa actividad tiene que ser realizada.
- Usa ayudas de memoria como cuadernos de notas, notas escritas y listas.
- Usa objetos conocidos y antiguas asociaciones cuando enseñe tareas nuevas.
ALTERACIONES EMOCIONALES, DEL ESTADO DE ÁNIMO Y DEL COMPORTAMIENTO
TRASTORNOS EMOCIONALES Y DEL ESTADO DE ÁNIMO
Las alteraciones del estado del ánimo son muy frecuentes en el paciente que ha sufrido un ictus debido a la interacción entre la propia enfermedad y la dificultad para asumir las discapacidades que se han producido. Sin embargo, a veces, no se relacionan con la mayor o menor gravedad del ictus sino con la presencia de trastornos emocionales anteriores al ictus o con el tipo de personalidad previa.
Los pacientes que han sufrido un ACV pueden presentar:
- Ansiedad.
- Frustración.
- Tristeza y aislamiento.
- Irritabilidad.
- Indiferencia hacia el tratamiento o su situación.
- Negación de la situación producida por el ictus.
- Trastornos del sueño y del apetito.
- Falta de control de las emociones con llanto involuntario no relacionado con el estado de ánimo.
En ocasiones el paciente puede sufrir una verdadera depresión o un trastorno de personalidad subsidiarios de valoración y tratamiento médico.
CONSEJOS PARA LAS FAMILIAS Y CUIDADORES:
- Intente mantener una comunicación adecuada con el paciente, permitiéndole expresar cómo se siente.
- Nunca le culpabilice de su situación.
- Evite ser demasiado exigente en las tareas. Intente que el aprendizaje no sea estresante.
- Animelo frecuentemente indicando los progresos. Sea positivo.
- En caso de agresividad, irritabilidad o comportamiento que pueda alterar la convivencia normal, evite discutir con él para intentar hacerle razonar. Es más útil tener una actitud serena, apartarle de los posibles peligros y recurrir a la medicación o consejo médico cuando sea necesaria.
En caso de síntomas de depresión intensa que persisten más de un mes debe consultarse a un médico (el especialista en atención primaria, el rehabilitador o el neurólogo) para valorar la indicación de un tratamiento con medicación.
LABILIDAD EMOCIONAL
Las personas que han tenido recientemente un Ataque cerebrovascular, a menudo pierden parcialmente el control emocional. Pueden pasar de la risa al llanto sin ninguna razón aparente. El llanto parece ser el problema más frecuente. A veces las víctimas de un ACV lloran porque están deprimidas. La mayoría de la gente que ha sufrido un ictus tiene una buena razón para sentirse deprimido. La depresión es natural después de una pérdida de capacidades o de cualquier cambio abrupto en la vida. Sin embargo, frecuentemente, el llanto excesivo en personas que han sufrido un ACV es debido al daño cerebral y no está directamente relacionado con las pérdidas percibidas.
Generalmente es posible distinguir entre pérdida de control emocional debido a daño cerebral orgánico (labilidad emocional orgánica) y tristeza debida a depresión. La labilidad emocional orgánica está caracterizada por poca o ninguna relación entre el comienzo de la emoción y lo que está ocurriendo alrededor de la persona. El comportamiento emocional se puede interrumpir fácilmente desviando la atención del paciente.
Si un señor está llorando pero para inmediatamente de llorar cuando usted hace castañear los dedos, dice su nombre, o se le hace una pregunta, entonces es probable que el llanto sea debido a labilidad emocional orgánica. Es correcto interrumpir el llanto de esa manera. A menudo, la risa inmotivada, las crisis de cólera, o los gemidos pueden ser interrumpidos usando estas mismas tácticas.
Los pacientes con labilidad emocional orgánica suelen decir: "Estaba deprimido porque no podía dejar de llorar", en lugar de: "Lloraba porque estaba deprimido".
CONSEJOS PARA LAS FAMILIAS Y CUIDADORES:
- No asuma, erróneamente, que cuando una víctima de un ictus está llorando está muy triste, o que cuando está riendo está especialmente feliz. En las personas que han sufrido un ictus, los sentimientos y el aspecto exterior de la emoción no siempre están relacionados.
- Generalmente es una buena idea, si puede, interrumpir el comportamiento emocional de alguien con labilidad orgánica. Si la expresión emocional es debida a daño cerebral y el paciente tiene poco control sobre ello, interrumpiéndolo podemos evitar a esa persona desconcierto y fatiga
CONSEJOS PARA LA VUELTA A CASA CÓMO FAVORECER LA INDEPENDENCIA EN EL AUTOCUIDADO
ASEO PERSONAL
Pautas generales y seguridad:
- Siempre que sea posible se debe realizar el aseo en el cuarto de baño.
- Lo ideal es que tenga suficiente espacio para que entre la silla de ruedas y que se maneje con facilidad dentro de él el paciente.
- No es aconsejable dejar al paciente sólo en el cuarto de baño.
- El baño ha de ser un lugar seguro. En ocasiones, hay que modificar el entorno del baño y convertirlo en un lugar seguro.
- La colocación de barras será casi siempre necesaria.
- Debe vigilarse que siempre esté seco para prevenir caídas.
- Instale barandillas o agarraderas en lugares estratégicos de la bañera y WC (teniendo en cuenta el lado sano), así como elevador para este último y así hacer más fáciles las transferencias.
- La puerta del baño no debe cerrarse con pestillo. Es aconsejable comunicar a algún familiar que el paciente va a utilizar el cuarto de baño para estar al tanto por si necesitase ayuda.
BAÑO / DUCHA:
- La ducha es más accesible en términos generales, pero puede adaptarse la bañera para que sea más segura y de fácil acceso.
- Comprobar la temperatura del agua para evitar quemaduras (en algunos casos, ha perdido la sensibilidad al frio y al calor).
- Si dentro de la bañera la persona no puede mantenerse de pie de una forma segura, es útil poner una silla de plástico dentro de la bañera o una silla giratoria para un mejor acceso. La silla deberá tener tacos antideslizantes o ventosas para que se fije al suelo de la ducha. Existen productos químicos o gomas que se pueden colocar en el suelo de la bañera para evitar resbalones.
- Para entrar en la bañera / ducha, si el paciente se puede poner de pie, se apoyará primero en la pierna afectada y, para salir, primero en la no afectada.
- Si el paciente no se pone de pie será necesario utilizar una tabla para hacer la transferencia sentada o una silla giratoria.
- Colocar al salir de la ducha o bañera, una alfombra de baño en el suelo, pero con alguna goma debajo que la fije al suelo para evitar resbalar
- Son prácticos los cepillos de mango largo.




HIGIENE EN LA CAMA:
En los pacientes más afectados puede ser necesario realizar la higiene en la cama. En estos casos se aconseja:
- La higiene ha de ser diaria.
- Necesitará dos palanganas (una con agua jabonosa y otra con agua limpia), esponja, toalla grande y un protector de sábanas para no mojar el colchón.
- Colocar la sábana en sentido transversal, a modo de travesera para un mejor manejo.
- Comenzar por arriba y seguir el siguiente orden: cara y secar, brazos y axilas y secar, tronco y secar, espalda y secar, genitales y secar.
- Es importante secar bien todos los pliegues (entre los dedos…).
- Siempre aplicar crema hidratante tras el secado.
- Tener precaución con aguas de colonia (pueden resecar).
- Al asearle, conviene revisar las zonas de apoyo para ver si están enrojecidas (nuca, sacro, orejas, talones, codos…). Para su prevención son importantes los cambios posturales, y una buena nutrición e hidratación.
CONTROL DE ESFÍNTERES Y USO DEL WC:
- La mayoría de los pacientes que han sufrido un ictus logran tener un control voluntario de los esfínteres, aunque al principio suele haber gran dificultar para usar el W.C. y, a veces, no pueden expresar la necesidad por dificultad en la comunicación.
- Si el paciente tiene control voluntario de esfínteres lo ideal para la piel es no poner pañales.
- En caso de sonda urinaria al dejar el hospital, diríjase al centro de salud para el control, cambio o pautar la retirada si es posible.
- Si no es posible el acceso al baño por las dimensiones, o bien para no tener que ir hasta el baño durante la noche, puede usarse la botella para los varones y existen sillas que llevan acoplada una baza, y que pueden colocarse en cualquier lado.
- Hay que hacer un entrenamiento para usar el WC. Psicológicamente para el paciente es muy importante poder realizarlo solo. Tiene que ser capaz de desvestirse la parte inferior y luego volver a colocar la ropa. A veces hacen falta algunas ayudas técnicas para facilitar la tarea, elevando el asiento del inodoro y/o agarraderas para poder ponerse de pie y sentarse en él.


OTRAS TAREAS DE HIGIENE:
- Tanto el peinado como el cepillado de dientes y el afeitado de los hombres, debe entrenarse para que puedan hacerlo solos, facilitando las ayudas técnicas necesarias.
- Para el afeitado es más segura la maquinilla eléctrica.
- Los dientes deberán limpiarse tras cada comida (o limpieza diaria de la dentadura). Es importante utilizar el cepillo de dientes para una buena limpieza y para estimular las zonas de la boca con menor sensibilidad. En algunas ocasiones el cepillo de dientes deberá ser eléctrico. Primero lo usará con la mano sana, y en cuanto pueda hacerlo, con la afectada.
- Antes de cortar las uñas, poner los pies a remojo (no olvide las visitar periódicas al podólogo). Los corta-uñas serán más fáciles y seguros de utilizar que las tijeras. A veces, tendrán que ser adaptados.
- Si se maquillaba, siga haciéndolo, o pida ayuda a un familiar.

¡¡Mantener un buen aspecto nos hace sentirnos mejor!!!
VESTIMENTA
Pautas generales:
- Utilizar ropa cómoda, lo suficientemente amplia, para ponerla con facilidad, y lo suficientemente ajustada, para no tropezarse con ella, ni que se quede enganchada (mejor camisetas sin puños)
- Los zapatos, mejor provistos de material antideslizante o suela rugosa. Deben ser cómodos y cerrados para el pie esté bien sujeto.
- Evitar las arrugas de la ropa para que no se hagan úlceras.
- Si existen problemas para abrir y cerrar botones o atar cordones, mejor utilizar velcro.
Cómo vestirse / desvestirse:
- Puede facilitar colocar la ropa ordenada y en el orden de uso.
- Debe vestirse sentado, cuando sea posible.
- Como norma general, para vestirse se empieza por el brazo o la pierna afectada/ paralizada, para ponerse luego la sana.
- Para desvestirse es más fácil hacer lo contrario: se empieza retirando la manga del lado sano y terminar quitando el lado afectado / paralizado
CAMBIO Y ADAPTACIONES EN EL HOGAR
Para que el paciente pueda ser lo más autónomo posible a veces es necesario adaptar el domicilio. A continuación se describen algunos consejos prácticos:
- Elimine todo lo que pueda causar una caída o un golpe (cables, plantas, muebles…). Que no existan obstáculos para el paso, hacer el camino un poco más fácil.
- Retire alfombras del suelo para evitar tropiezos.
- Utilice zapatillas cerradas por detrás.
- Disponga de la ropa y de todas las cosas que utiliza en cajones a su alcance.
- Deje los artículos de primera necesidad a mano (teléfono cerca, con los números necesarios grabados).
- Evite encerar el suelo, o la aplicación de productos de limpieza que hagan la superficie deslizante.
- Si algo cae al suelo, procurar recogerlo o limpiarlo cuanto antes, para evitar resbalones.
- En caso de utilización de bastón, éste deberá llevar acoplado en la superficie de apoyo un taco de goma o un dispositivo antideslizante.
- Utilizar barandillas laterales si existen tramos con desnivel, o incluso en pasillos o habitaciones, si fuera necesario.
- Las puertas han de ser suficientemente anchas y fáciles de abrir. Si precisa hacer reestructuración del domicilio, se puede dirigir al centro de ayudas técnicas (C.A.T.) donde se le asesorará acerca de cuál es la solución más viable en cada caso.
- Si existen cambios de nivel dentro de la casa, pueden emplearse rampas para un mejor acceso a los lugares comunes.
- Si hubiese escaleras en el interior de la casa, puede ser útil el acoplamiento de una silla eléctrica al pasamanos, o una “silla oruga”.
- Es importante que se utilicen relojes y calendarios para ayudar a centrarse.
- Procurar tener rutinas en horarios de comidas, salidas… Aunque en las primeras fases, no se harán las cosas automáticamente.
- Se procurará concentrar el interés en cada actividad, y no hacer varias cosas al tiempo.
Mantener una actitud positiva y realista y tener mucha, mucha paciencia.
TIEMPO DE OCIO
- Es importante que el paciente esté lo más activo posible, participe y se reincorpore en cuanto pueda en la medida de lo posible a su vida anterior, que siga viendo amigos y saliendo a la calle.
- Si es posible, se aconseja la lectura o escucha del periódico, la radio o la televisión, que lo mantienen unido al mundo en que vivimos es muy importante.
- Puede ser interesante y grato recordar momentos viendo álbumes de fotos, cantar, y si se pueden hacer, puzles, sudokus, escribir, juegos de mesa, practicar a recordar partes del cuerpo (según el grado de afectación) recordando y respetando siempre que son momentos de relación y disfrute y no de continuación de la terapia.